五十肩を放置しないために知っておきたいこと
肩が痛い。
腕が上がらない。
服を着るのがつらい。
夜、寝返りで目が覚める。
そんなとき、病院や周囲から
「五十肩ですね。そのうち治りますよ」
と言われたことはないでしょうか。
たしかに、五十肩は珍しい病気ではありません。
でも、ここで注意したいのは、“よくある病気”と“放っておいていい病気”は同じではないということです。
実際には、自然軽快する人もいれば、長引く人もいます。
完全には元どおりにならない人もいます。
「五十肩だと思っていたら、実は腱板断裂が隠れていた」ということもあります。
この記事では、一般の方向けに
- 五十肩とは何か
- なぜ「自然に治る」と思い込みすぎるのが危ないのか
- 腱板断裂との違い
- 受診時に何を確認すればいいのか
- 治療はどう考えればいいのか
を、できるだけわかりやすく整理してお話しします。
五十肩とは、「ただの肩こり」でも「年齢のせい」でもない
五十肩は、一般には40代後半〜60代くらいで増える、肩の痛みと動かしにくさを主症状とする病態です。
医学的には「凍結肩」や「肩関節拘縮を伴う関節包の病態」として扱われることが多くなっています。
ここで大事なのは、五十肩の本体は、昔よく言われたような単純な「癒着」だけでは説明しきれない、という点です。
最近の考え方では、肩関節を包む袋(関節包)に炎症が起き、その後に厚く、硬く、動きにくくなっていく病態として理解する方が実態に近いとされています。
つまり五十肩は、単なる「使いすぎ」や「老化現象」ではなく、
関節そのものの動きが制限される病気です。
五十肩のいちばん大きな特徴は、「痛み」より「動かしにくさ」
五十肩というと「肩が痛い病気」というイメージが強いかもしれません。
もちろん痛みはあります。しかも夜に強く出ることも多く、睡眠の質を大きく下げます。
ただ、五十肩を考えるうえで本当に重要なのは、痛みだけでなく、関節そのものが動きにくくなることです。
特徴としては、
- 腕を横や前に上げにくい
- 外にひねる動きがつらい
- 背中に手を回しにくい
- 自分で動かしても硬いし、人に動かしてもらっても硬い
といったことが起こります。
とくに、**外にひねる動き(外旋)**は早い段階から落ちやすく、
「前ならえの姿勢から外に開く動きがやりにくい」
「片方だけ明らかに硬い」
というのは、よくあるサインです。
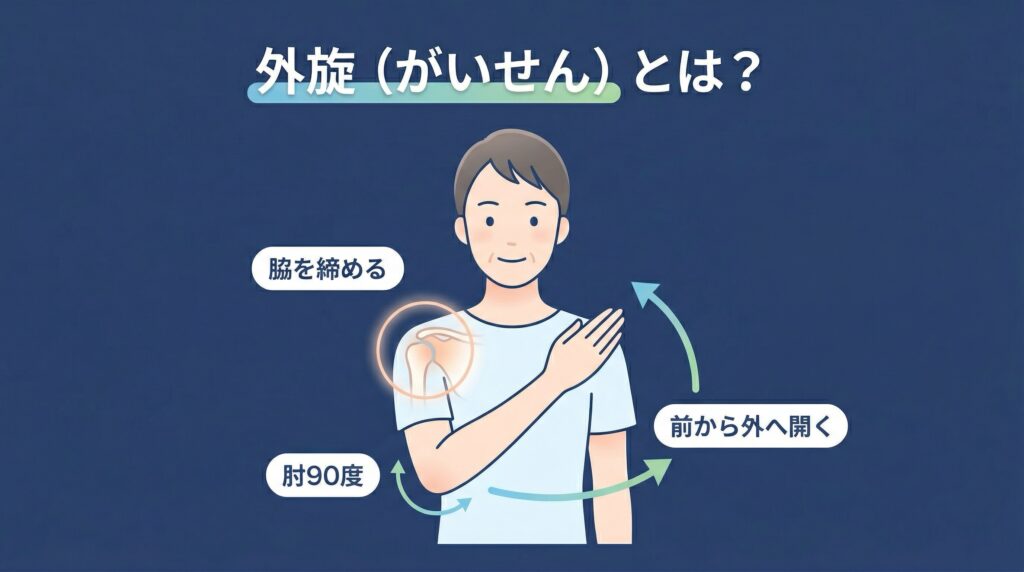
また、痛みは肩だけにとどまらず、二の腕あたりまで広がることもあります。
そのため、「肩なのか腕なのかわからない」と感じる人も少なくありません。
「そのうち治る」は本当なのか
ここが、多くの人にいちばん伝えたいところです。
五十肩については、昔から
「自然に治る病気」
というイメージが広くあります。
でも、実際の研究をみると、この言い方はかなり雑です。
古典的な研究では、長く追跡しても完全に正常な可動域まで戻った人は一部でした。
別の長期追跡でも、平均7年後の時点で半数の人に軽い痛みやこわばりが残っていたと報告されています。
さらに、「五十肩は何もしなくても痛みの時期、硬い時期、回復の時期を経て完全に治る」という通説そのものを検証したレビューでは、
そのストーリーを強く裏づける質の高い根拠は乏しい
と整理されています。
つまり、
“放っておけばみんな元通りになる”と思い込むのは危ない
ということです。
もちろん、時間とともに改善する人はいます。
でも、「そのうち治るから何もしない」で何カ月も失うのは、必ずしも賢いやり方ではありません。
しかも、「五十肩だけ」とは限らない
肩の痛みでよくある落とし穴がここです。
実際の肩は、そんなに単純ではありません。
五十肩っぽい症状があっても、同時に
- 腱板断裂
- 石灰性腱炎
- 滑液包炎
- 上腕二頭筋のトラブル
- 頚椎由来の痛み
などが混ざっていることがあります。
つまり、「五十肩ですね」のひとことで全体像が片づくとは限らないのです。
肩の診療では、痛みの発生源が1つではないことも珍しくありません。
関節包が硬くなっている人に、腱板の傷みや滑液包の炎症が重なっていることもあります。
だからこそ、診断名だけでなく、どこがどのくらい悪いのかを立体的に考えることが大切です。
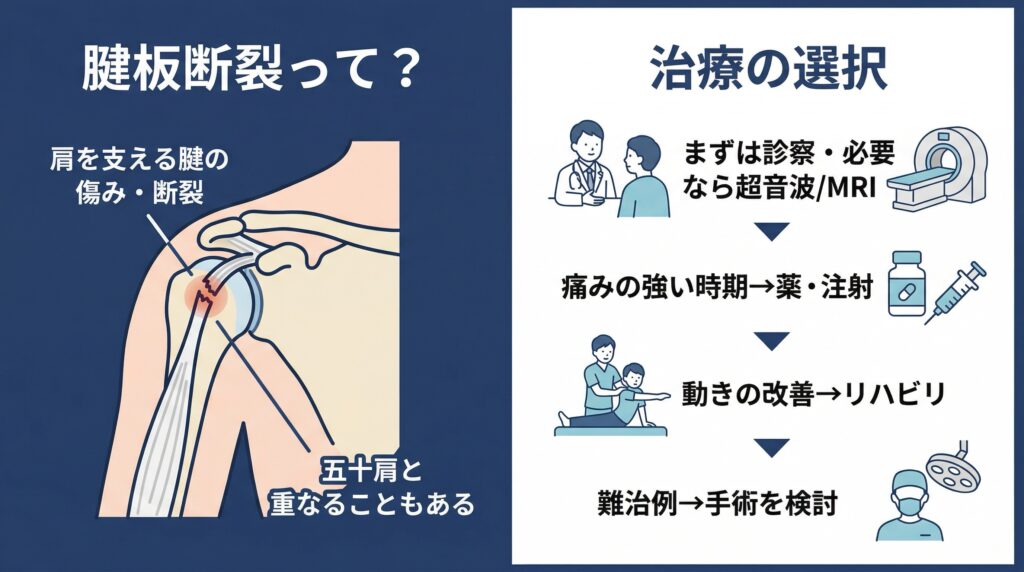
特に見逃したくないのが「腱板断裂」
五十肩と並んで、肩の痛みで見逃したくないのが腱板断裂です。
腱板とは、肩を安定させながら動かすための腱の集まりです。
この部分は年齢とともに傷みやすく、50代以降では傷んでいる人が珍しくありません。
ここでややこしいのは、腱板断裂でも肩が痛いし、動かしにくくなることです。
そのため、見た目だけでは五十肩と区別しにくいことがあります。
最近の研究では、五十肩のように見える人の中でも、
- 年齢が50歳以上
- 肩は硬いけれど、前に上げる動きがある程度保たれている
- 典型的な“全方向ガチガチ”ではない
といったタイプでは、腱板断裂が隠れている可能性が高くなることが示されています。
逆に言えば、
「五十肩っぽいけれど、何か典型的ではない」
「思ったより力が入らない」
「年齢的にも断裂があってもおかしくない」
という場合は、超音波やMRIで確認する意味があります。
五十肩かもしれないけれど、別の病気を疑いたいサイン
次のような場合は、「五十肩だけ」と決めつけず、もう一段しっかり評価したいところです。
- 転倒や重い物を持った後から急に悪化した
- 明らかな筋力低下がある
- 腕を上げる途中でガクッと落ちる感じがある
- しびれがある
- 痛みがどんどん強くなっている
- 治療しているのに、数週間〜数カ月たっても方向性が見えない
- 首を動かしたときの症状との関係がはっきりしない
五十肩では、神経の異常は基本的には前面に出ません。
なので、しびれやはっきりした脱力があるときは、他の原因も考える必要があります。
診断は、画像だけでは決まらない
ここも誤解されやすいポイントです。
五十肩は、MRIやレントゲンだけで「はい、これです」と決まる病気ではありません。
基本は、問診と診察です。
医師や理学療法士が見るポイントは、
- どこが痛いか
- いつからか
- どういう動きで痛いか
- どの方向に動きが落ちているか
- 自分で動かしても、人に動かしても硬いか
- 力が入らない感じはあるか
- しびれはあるか
などです。
画像検査は、骨の異常を見るためのレントゲン、
腱板や滑液包、石灰などをみるための超音波やMRI、
というふうに**「別の病気を除外したり、合併を見つけたりするため」に役立つ**ことが多いです。
つまり、
画像だけでもダメ、診察だけでもダメ。両方を組み合わせるのが大事
ということです。
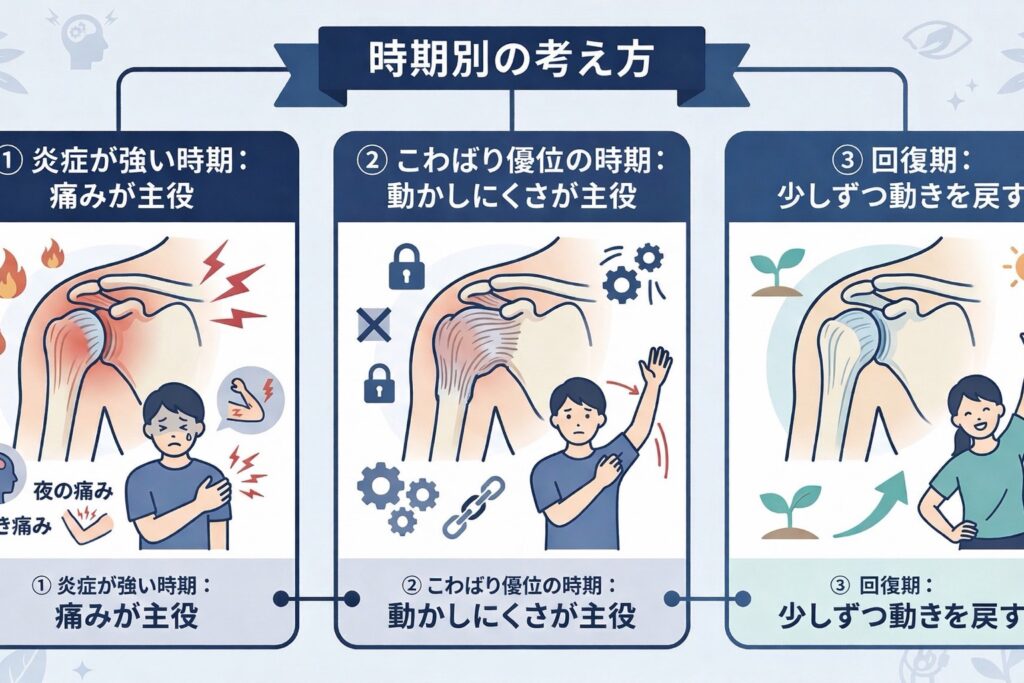
治療は「炎症の時期」と「硬さの時期」を分けて考える
五十肩の治療で失敗しやすいのは、
痛みが強い時期に無理やり動かしすぎることです。
一方で、
「炎症だから一切動かすな」と極端に止めすぎるのも問題です。
現実には、その中間があります。
痛みが強く、刺激に敏感な時期は、まず
- 痛みを落とす
- 睡眠を守る
- 日常生活を少し楽にする
ことを優先します。
そのために、短期の痛み止めや関節内ステロイド注射が役立つことがあります。
ステロイド注射には、短期的に痛みを下げるという点で一定の根拠があります。
ただし、ずっと効くわけではなく、回数にも注意が必要です。
その後、少しずつ痛みが落ち着いてきたら、
今度は硬くなった関節の動きを毎日少しずつ戻していく段階に入ります。
ここで大切なのは、
強くやれば早く治るわけではない
ということです。
痛みを我慢して限界以上に引っ張るより、
翌日に悪化しすぎない範囲で、少しずつ続けるほうが、結果としてうまくいきやすいと考えられています。
セルフケアの基本は「少し足りない」くらいで続けること
五十肩のセルフケアは、気合いで乗り切るタイプのものではありません。
コツは、
- 痛みが強い時期は炎症を落ち着かせる
- 可動域を戻す時期は、毎日少しずつ積み重ねる
- 当日より、翌日に悪化しすぎていないかで強度を調整する
ことです。
ありがちな失敗は、
- YouTubeやSNSで見た強いストレッチをそのまま真似する
- 「痛いほど効く」と思い込む
- 数日で結果を求めて強くやりすぎる
- 痛みがぶり返して、結局やめてしまう
という流れです。
五十肩は、短距離走ではなくマラソンに近い病気です。
地味でも続く方法が、結局いちばん強いです。
ハイドロリリースやハイドロディラテーションはどう考える?
最近よく話題になる治療のひとつに、ハイドロリリースやハイドロディラテーションがあります。
これについては、白黒はっきり言い切るのが難しいところです。
研究では、短期的な改善がみられることはある一方で、
長期的に明確に優れているとは言い切れない
という整理が多いです。
ですから、
「絶対にやるべき治療」でもなければ、
「完全に意味がない治療」と決めつけるのも違います。
結局は、
- 本当に五十肩が主体なのか
- 今どの時期なのか
- 痛みがどれくらい強いか
- 他の病変がないか
- 担当医が何を狙って行うのか
まで含めて判断することになります。
手術は“最後の手段”なのか
五十肩に対しては、難治例で
- 麻酔下徒手操作(MUA)
- 関節鏡下関節包リリース
などが検討されることがあります。
ただし、これらは全員に必要な治療ではありません。
まずは保存療法をしっかりやったうえで、
- 本当に五十肩単独なのか
- 腱板断裂などが隠れていないか
- どれくらい生活に支障が出ているか
- どれくらいの期間つらさが続いているか
を見て決めます。
また、肩峰下除圧術(ASD)のように、以前は広く行われたけれど、最近は安易な第一選択にしにくくなっている手術もあります。
「手術をするか、しないか」だけでなく、何の病態に対して、どの手術を、なぜ選ぶのかが重要です。
受診したとき、医師に聞いてみたいこと
もし「五十肩ですね」と言われたら、診断名だけで終わらせず、次のように聞いてみると整理しやすくなります。
- 今の私は、痛みが強い時期ですか? それとも硬さが主ですか?
- どの方向の動きが特に落ちていますか?
- 腱板断裂や石灰性腱炎は、どうやって除外しましたか?
- 超音波やMRIは必要ですか? 必要なら理由は何ですか?
- 今の私は、動かすべき段階ですか? それとも刺激を落とすべき段階ですか?
- 注射や薬は、何を目的に使いますか?
- どのくらいの期間で、何を目標にしていきますか?
大事なのは、
「五十肩です」という名前だけでなく、今の病態と治療方針がセットで説明されることです。
まとめ:五十肩は「放置して様子見」だけで済ませないほうがいい
五十肩は、たしかによくある病気です。
でも、よくあるからといって軽く見ていい病気ではありません。
- 完全に元どおりにならない人もいる
- 長引く人もいる
- 腱板断裂など別の病気が隠れていることもある
- 痛い時期と硬い時期で、対応の考え方が違う
- 強くやれば早く治るわけでもない
このあたりを知っているだけで、治療の遠回りはかなり減ります。
もし今、
「そのうち治ると言われたけれど、なんだか不安」
「痛みはあるけれど、これ本当に五十肩だけ?」
「何カ月もたつのに、よくなる方向が見えない」
と感じているなら、
一度、“本当に何が起きているのか”を整理してくれる医療者に相談する価値があります。
五十肩は、ただの年齢のせいではありません。
そして、診断名だけで片づけていい肩でもありません。
あなたの肩の“本当の正体”を見極めることが、回復への近道です。
参考文献
- Reeves B. The natural history of the frozen shoulder syndrome. Scand J Rheumatol. 1975;4(4):193-196.
https://pubmed.ncbi.nlm.nih.gov/1198072/ - Shaffer B, Tibone JE, Kerlan RK. Frozen shoulder. A long-term follow-up. J Bone Joint Surg Am.1992;74(5):738-746.
https://pubmed.ncbi.nlm.nih.gov/1624489/ - Wong CK, Levine WN, Deo K, et al. Natural history of frozen shoulder: fact or fiction? A systematic review. Physiotherapy. 2017;103(1):40-47.
https://pubmed.ncbi.nlm.nih.gov/27641499/ - Brindisino F, et al. Frozen shoulder: exploration of terminology and classification. Front Rehabil Sci.2024;5:1498263.
https://www.frontiersin.org/journals/rehabilitation-sciences/articles/10.3389/fresc.2024.1498263/full - Lewis J. Frozen shoulder contracture syndrome – Aetiology, diagnosis and management. Man Ther.2015;20(1):2-9.
https://pubmed.ncbi.nlm.nih.gov/25107826/ - Zuckerman JD, Rokito A. Frozen shoulder: a consensus definition. J Shoulder Elbow Surg.2011;20(2):322-325.
https://pubmed.ncbi.nlm.nih.gov/21051244/ - Kelley MJ, Shaffer MA, Kuhn JE, et al. Shoulder pain and mobility deficits: adhesive capsulitis. J Orthop Sports Phys Ther. 2013;43(5):A1-A31.
https://www.orthopt.org/uploads/content_files/ICF/Updated_Guidelines/Shoulder_Guidelines_AdhesiveCapsulitis_JOSPT_May_2013.pdf - Dias R, Cutts S, Massoud S. Frozen shoulder. BMJ. 2005;331:1453-1456.
https://pubmed.ncbi.nlm.nih.gov/16356983/ - Adhesive Capsulitis (Frozen Shoulder). StatPearls / NCBI Bookshelf.
https://www.ncbi.nlm.nih.gov/books/NBK532955/ - Ottenheijm RPG, van’t Klooster IGM, Starmans LMM, et al. Ultrasound-diagnosed disorders in shoulder patients in daily general practice: a retrospective observational study. BMC Fam Pract.2014;15:115.
https://pmc.ncbi.nlm.nih.gov/articles/PMC4057656/ - Allen GM. The diagnosis and management of shoulder pain. J Ultrason. 2018;18(74):234-239.
https://pmc.ncbi.nlm.nih.gov/articles/PMC6442215/ - Concomitant Rotator Cuff Tear with Frozen Shoulder. PMC.
https://pmc.ncbi.nlm.nih.gov/articles/PMC12104026/ - Efficacy of hydrodilatation in frozen shoulder: a systematic review and meta-analysis. PMC.
https://pmc.ncbi.nlm.nih.gov/articles/PMC10788845/ - Treatment of adhesive capsulitis: a review. PMC.
https://pmc.ncbi.nlm.nih.gov/articles/PMC3666515/ - Beard DJ, Rees JL, Cook JA, et al. Arthroscopic subacromial decompression for subacromial shoulder pain (CSAW). Lancet. 2018;391(10118):329-338.
https://pubmed.ncbi.nlm.nih.gov/29169668/


![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/51404fa3.12edcd49.51404fa4.f568dbbd/?me_id=1371823&item_id=10000712&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fdnsshop%2Fcabinet%2Fsamune202209%2Fsamuneiru01%2Fcreatine.jpg%3F_ex%3D240x240&s=240x240&t=picttext)



コメント